Les sarcomes des parties molles “non RMS” représentent 40% des sarcomes des tissus mous de l’enfant. Néanmoins, comme tous les sarcomes, les sarcomes des tissus mous “non-RMS” de l’enfant sont tous des maladies rares.
Sarcomes “Non-RMS” : de quoi parle-t-on ?
Le terme de sarcomes “Non- rhabdomyosarcome” ou “Non-RMS” désigne un ensemble de tumeurs des tissus mous variées et hétérogènes, présentant chacune différents degrés d’agressivité.
Les sarcomes “Non-RMS” comprennent principalement :
- Les sarcomes synoviaux ou synovialosarcomes (SNV)
- Les sarcomes dits de “type adulte” :
- Tumeurs Malignes des Gaines Nerveuses Périphériques (MPNST)
- Fibrosarcomes de l’adulte (FSA)
- Léiomyosarcomes
- Liposarcomes
- Les sarcomes d’histologies spécifiques
- Fibrosarcomes de type infantile (FSI)
- Tumeurs rhabdoïdes (TR)
- Tumeurs desmoplastiques à petites cellules rondes (TDPCR)
- Sarcomes alvéolaires des parties molles (ASPM)
- Dermatofibrosarcome de Darrier-Ferrand (DFS)
- Sarcomes Epithélioïdes
- Tumeur Stromale Gastro-Intestinale primitive (GIST)
- Les sarcomes indifférenciés
A quel âge ces sarcomes peuvent-ils survenir ?
L’âge moyen au diagnostic des enfants porteurs de tumeurs des parties molles “Non-Rhabdomyosarcomes” est de 9 ans. Toutefois, comme pour les autres sarcomes, ces tumeurs peuvent survenir à n’importe quel âge.
Sur quelles parties du corps les tumeurs “Non-RMS” apparaissent-elles ?
Entre 40 et 50% de ces tumeurs surviennent au niveau des membres, mais du fait de leur grande diversité, les sarcomes “Non-RMS” peuvent survenir sur toutes les parties du corps.
10 à 15% des patients atteints de ces sarcomes sont porteurs de métastase(s) dès le diagnostic.
Quels sont les premiers signes de développement d’un sarcome “Non-RMS”.
Tout comme pour les rhabdomyosarcomes, les signes évocateurs d’un sarcomes “Non-RMS” vont dépendre de la localisation de la tumeur initiale et de son extension potentielle vers d’autres parties du corps.
De fait, les signes d’alerte peuvent varier d’un patient à l’autre et notamment se traduire par :
- L’apparition d’une masse ou d’une boule palpable au niveau d’un orifice (nasal, vaginal), d’un membre ou du tronc
- Des douleurs osseuses et/ou articulaires
- Un inconfort digestif constant
- Une perte de l’appétit
- Des difficultés à uriner
- Des maux de tête
- Des nausées et/ou des vomissements
Comment établir le diagnostic de sarcome “Non-RMS” avec certitude ?
La constatation de ces seuls symptômes ne peut aucunement permettre de conclure au diagnostic de sarcome avec certitude. Elle doit cependant conduire à entamer un parcours diagnostic complet visant à :
- Eliminer d’autres diagnostics possibles.
- Poser le diagnostic de sarcome “Non-RMS” avec certitude.
Dans un premier temps, le parcours doit obligatoirement consister, dans l’ordre, à la réalisation :
- d’examens d’imagerie (Echographie et IRM)
- d’une biopsie (prélèvement de tissus tumoraux par un radiologue ou un chirurgien)
- d’une analyse anatomopathologie-pathologique de ces tissus (pour déterminer le type exact de tumeur)
- d’une analyse moléculaire (lorsque l’analyse cellulaire n’a pas permis d’identifier la tumeur)
Dans un second temps, il s’orientera vers la réalisation d’un bilan dit “d’extension” visant à s’assurer que la maladie ne s’est pas étendue à d’autres parties du corps. Il comprend principalement :
- Une IRM (de la tumeur et des aires ganglionnaires de drainage)
- Un scanner (des zones osseuses voisines)
- Un scanner pulmonaire
- Une scintigraphie osseuse ou plus fréquemment un TEP Scan.
Ce bilan d’extension pourra, au besoin être complété par d’autres examens.
En quoi consiste le traitement d’un sarcome “Non-RMS” ?
Les modalités de traitements d’un sarcome “Non-RMS” doivent préalablement être discutées dans le cadre d’une RCP Pédiatrique pouvant associer, le cas échéant, la RCP Sarcome adulte et sont principalement définies par :
- La nature histologique de la tumeur,
- ses caractéristiques moléculaires,
- Sa localisation et sa taille,
- La présence ou non de métastases,
- Son opérabilité,
- L’âge de l’enfant,
La définition de la stratégie thérapeutique doit s’organiser comme suit :
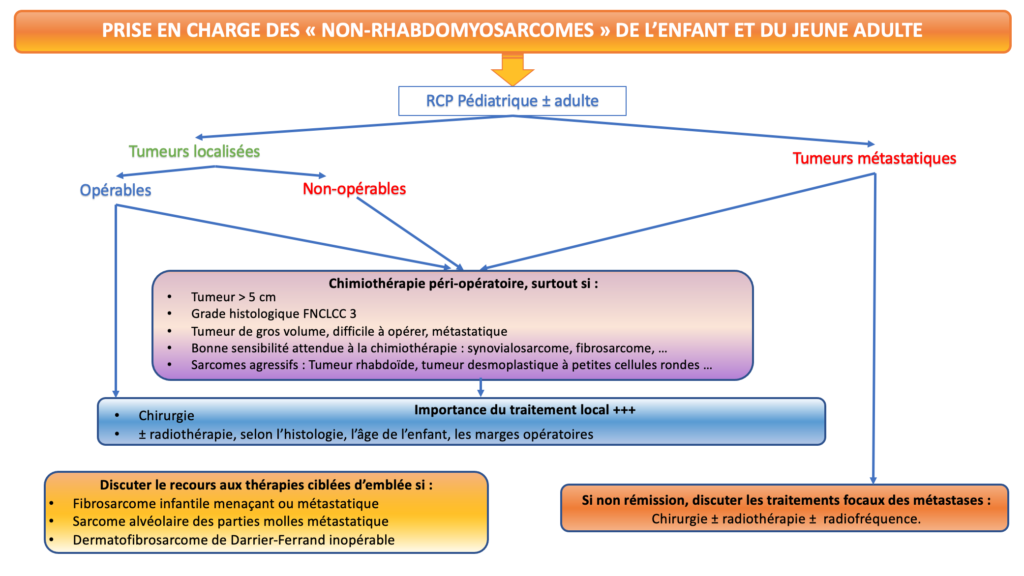
La rareté, la diversité, l’hétérogénéité et l’agressivité de certaines de ces tumeurs rend cependant la prise en charge des enfants et des adolescents atteints de sarcomes “Non-RMS” particulièrement complexe et délicate. C’est pourquoi ils doivent être pris en charge dans l’un des 47 centres spécialisés en cancérologie pédiatrique, labellisés par l’Institut National du Cancer, et comprenant des équipes d’experts membres de la Société Française des Cancers et des leucémies de l’Enfant (SFCE) et/ou du Groupe Onco-hématologie Adolescents et Jeunes Adultes (GO-AJA).
Remerciements : Dr Daniel Orbach, Institut Curie (Paris)
